هومینو، کارشناس آنلاین خدمات خانگی و اداری
سامانه و اپلیکیشن درخواست خدمات خانگی و اداریهومینو، کارشناس آنلاین خدمات خانگی و اداری
سامانه و اپلیکیشن درخواست خدمات خانگی و اداریرادیولوژی
رادیولوژی تشخیصی چیست و برای چه چیزهایی استفاده و کاربرد دارد؟
تکنولوژی مدرن وقتی برای تشخیص وضعیت یک بیمار می آید، گزینه های زیادی به پزشکان می دهد.برخی از تکنیک ها تهاجمی هستند، برخی دیگر اکتشافی هستند و برخی دیگر غیر تهاجمی.
رادیولوژی چیست و چه عوارضی دارد؟
رادیولوژی و تصویر برداری
بخش رادیولوژی به رشته پزشکی اشاره دارد که از اسکن تصویر غیر تهاجمی برای تشخیص بیمار استفاده می کند. تست ها و تجهیزات مورد استفاده گاهی اوقات شامل دوزهای پایین تشعشع برای ایجاد تصاویر بسیار دقیق از یک منطقه است.
نمونه هایی از رادیولوژی تشخیصی شامل:
- رادیوگرافی (پرتو ایکس)
- اولتراساند
- تومورگرافی کامپیوتری (CT) اسکن
- تصویرسازی تشدید مغناطیسی (MRI)
- اسکن پزشکی هسته ای
رادیولوژیمی تواند برای شناسایی طیف وسیعی از مشکلات مورد استفاده قرار گیرد. استخوان های شکسته، بیماری های قلبی، لخته های خونی و شرایط دستگاه گوارش تنها چند مشکل هستند که می توانند با تصویربرداری تشخیصی شناسایی شوند.
علاوه بر شناسایی مشکلات، پزشکان می توانند از رادیولوژی تشخیصی برای نظارت بر نحوه واکنش بدن شما به درمان فعلی استفاده کنند. همچنین می تواند برای بیماری هایی مثل سرطان سینه و سرطان روده، پرده بر بکشد.
رادیوگرافی یکی از انواع رادیولوژی تشخیصی
تکنولوژی مورد استفاده در رادیولوژی
تکنولوژی و ماشین آلات مورد استفاده در رادیولوژی در روش های مختلف، متفاوت است. برخی از تشعشع استفاده می کنند در حالی که برخی دیگر این کار را نمی کنند.
رایج ترین ماشین هایی که در رادیولوژی به کار می روند، عبارتند از:
ماشین اشعه ایکس: استفاده از اشعه ایکس، نوعی تابش الکترومغناطیسی برای ساخت تصاویر داخل بدن بدون ایجاد شکاف.
سی تی اسکنر: از تجهیزات اشعه ایکس برای ایجاد توالی از تصاویر مقطعی از بدن استفاده می شود. اغلب زمانی که پزشک از تصاویر بسیار مفصلی نیاز دارد تا منبع مشکل را شناسایی کند، به خصوص در بافت نرم از این نوع استفاده می کنند.
دستگاه ام آر آی: از میدان مغناطیسی به جای تابشی برای تولید تصاویر داخل بدن استفاده می کند. برای بخش هایی از بدن استفاده می شود که سی تی اسکنرها نمی توانند تصاویر واضحی از قبیل استخوان تولید کنند.
برخی از تست های تشخیصی ممکن است نیاز به ترکیبات شیمیایی و یا مواد شیمیایی برای تزریق به یک نمای شفاف از رگ های خونی شما داشته باشند. تست های دیگر ممکن است به بی هوشی و بی حسی موضعی داشته باشند تا دکتر به روشنی این مشکل را مشخص کند.
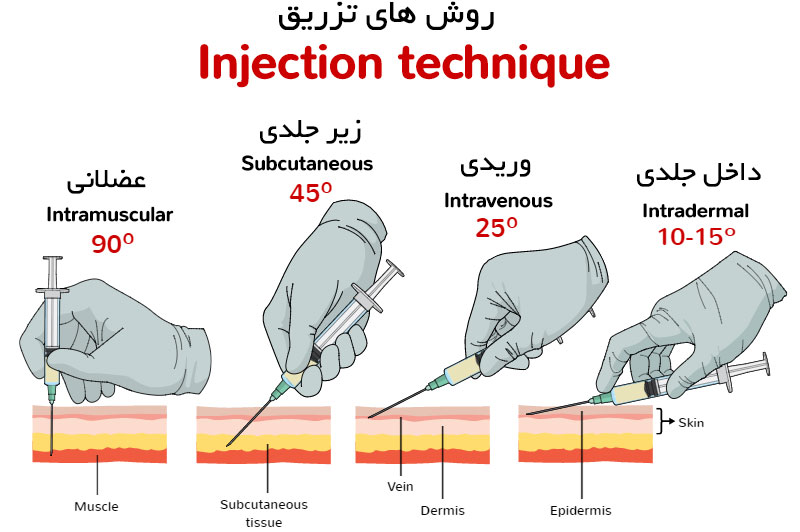
تزریق دارو
داروهای ضد حساسیت بویژه کورتونها:
مطالعات متعدد دربار ه مقایسه تزریق عضلانی کورتونها با مصرف خوراکی آنهاتفاوت معنیداری در پیامد بیماریها نشان ندادهاند، از طرفی مصرف خوراکی کورتونهامشکلاتی مثل درد، اضطراب و هزینههای مربوط به تزریق دارو را به دنبال ندارد ومعمولا به خوبی از سوی بیماران در هر گروه سنی تحمل میشود و دارای عوارض جانبی کمتر یا ملایمتری است.
ویتامین ب12 وب کمپلکس:
یکی از موارد رایج در میان اغلب مردم و نسخه برخی از پزشکان، تزریق هفتگی ب12و ب کمپلکس است، اما بهتر است بدانیم کمبود ویتامین ب 12 چندان شایع نیست و درافرادی که رژیم غذایی متعادل شامل گوشت، تخم مرغ ، ماهی، شیر و دیگر فرآورده هایلبنی دارند، میزان نیاز روزانه آنها به این ویتامین برطرف شده است و دیگر نیازی به مصرف مکمل ویتامین ب12 ندارند و تزریق هفتگی ب12 کاری بس بیهوده و گاهاً مضر است. کمبود این ویتامین در افرادی اتفاق می افتد که به مدت طولانی گوشت مصرف ننموده اند( مثل افرادی که رژیم گیاه خواری دارند) یا قسمتی از معده آنها برداشته شده است ویاافرادی که مصرف طولانی مدت داروهای مهارکننده ترشح اسید معده را داشته اند که دراینصورت طبق صلاحدید پزشک شکل تزریقی آن تجویز میگردد. در صورت کمبود بقیه ویتامینهای خانواده ب نیز که البته تشخیص آن بعهده پزشک است ، میتوان از شکل خوراکی ویتامین ب کمپلکس بهره جست.
مسکن ها:
یکی دیگر از دستجات دارویی که در بسیاری از موارد بطور غلط به شکل تزریقی تجویز میشود داروهای مسکن است، این موضوع بحدی بوده که باعث شده در اثر مصرف بیش ازحد آنها بویژه در مورد دیکلوفناک، عوارض نسبتاً نادر شکل تزریقی دارو با شیوع درخور توجهی بصورت فلج پا در ایران مشاهده شود و در نهایت برای جلوگیری از این عارضه توزیع داروهای مسکن تزریقی فقط محدود به بیمارستانها و در مانگاهها شود، حال آنکه در این باره نیز در مواردی که مسکن های خوراکی در دسترس است و بیمار قادر به مصرف خوراکی آنهاست استفاده از روش تزریقیجایز نمی باشد و جز در مواردی که بیمار مبتلابه درد حاد میباشد روش تزریقی جایز نبوده و هزینه و خطرات احتمالی بیشتری دارد.
نتیجه گیری:
جز در موارد استثنا، هیچ یافته قطعی مبنی بر اینکه روش تزریقی بر مصرف خوراکی داروها ارجحیت دارد، وجود ندارد بلکه معایبی چون درد، احتمال ورود اتفاقی سوزن به بدن، امکان انتقال عفونت، هزینه درمانی بالا، نیاز به افراد کارشناس جهت تزریق، عدم امکان حذف دارو در صورت تزریق بیش از حد، ایجاد آبسه در محل تزریق و... را نیزدارد.
بهتر است بدانیم که داروهای تزریقی برای زمانهایی است که اثر سریع درمانی ضروری است، یا بیمار قادر به مصرف داروی خوراکی نیست، یا مواردی که دارو در صورت مصرف از راه خوراکی از بین رفته و بی اثر میشود ویا از دستگاه گوارش قابل جذب نمی باشد و استفاده از آن در سایر موارد چندان موجه ومنطقی نیست.
روز جهانی سالمندان
روز جهانی سالمندان
سازمان ملل در سال ۱۹۸۲ شورای جهانی سالمندی را تشکیل داد و در همان سال طرحی را برای تعیین یک روز جهانی برای سالمندان ارائه داد تا اینکه در سال ۱۹۹۰ این شورا اول اکتبر را روز جهانی سالمندان تعیین کرد.
دوران سالمندی
سالمندی دوره ای از زندگی است که از ۶۰ یا ۶۵ سالگی شروع می شود. در تعریف سالمندی نمی توان زمان خاصی را مشخص کرد، بلکه سالمندی را می توانیم با ویژگی های خاصی که فرد در زمانی از زندگی خود پیدا می کند بشناسیم.
معمولا سالمندی با کاهش یا افت توانایی های جسمی، فکری، اجتماعی و... شناخته می شود. برخی از این تغییرات در جسم روی می دهد به عنوان مثال در سالمندی ۵۰درصد از سلول های قشر مخ تحلیل می رود، به خصوص نورون های عصبی که ارتباط مستقیمی با بینایی، شنوایی و اعصاب حرکتی دارند. این تحلیل در بخش هایی از مخ که مربوط به نظم بخشی اطلاعات، قضاوت و تفکر است کمتر اتفاق می افتد. به سبب این که قلب با نیروی کمتری پمپاژ می کند، بیماری های قلبی و عروقی نیز پیش می آید. ضعف دستگاه ایمنی هم باعث می شود سالمندان نسبت به جوانان زودتر بیمار شوند و دیرتر بهبود یابند.
از نظر اجتماعی هم سالمندان با تحولات زیادی در زندگی روبه رو می شوند. برخی از این رویدادها عبارت است از: بازنشستگی، یائسگی، سپرده شدن به خانه سالمندان به وسیله فرزندان، فوت همسر و... به هر حال مهم ترین مشکلات سالمندان که به نوعی برای اطرافیان هم مشکلاتی ایجاد می کند به خطر افتادن سلامتی و استقلال آن ها و احساس تنهایی و گاهی هم حس بی ارزشی در روابط با دیگران است.
انواع سالمندی
به نظر می رسد می توان از سه نوع سالمندی سخن گفت. یک نوع سالمندی را به عنوان «سالمندی طبیعی» می شناسیم. در این نوع از سالمندی شخص سالمند با تغییرات فکری و جسمی در حدی که از این دوره سنی انتظار می رود یعنی شامل اکثریت سالمندان می شود مواجه می شود. در نوع دیگر یعنی «سالمندی آرمانی» هدف های زندگی، آسایش، استقلال و پیگیری اهداف شغلی همچنان در زندگی سالمند وجود دارد به طوری که سرزندگی وی محفوظ است. بالاخره «سالمندی آسیب گونه»، سالمندی است که در آن بیماری های شدید و کاهش محسوس در عملکردهای سالمند مشاهده می شود. بنابراین باورهای ما درباره سالمندان همیشه قابل تعمیم به همه سالمندان نیست و نمی توان یک سری باورهای کلیشه ای درباره همه سالمندان داشت.
بخش های فیزیوتراپی
فیزیوتراپی شامل سه است:
1-بخش الکتروتراپی
2-بخش حرکت درمانی و مکانوتراپی
3-بخش آب درمانی یا هیدروتراپی
در بخـش الکتـروتـراپـی از وسـایـل و دستگـاههای مختلف الکتریکی جهت بهبود نـاتـواناییهای عضلات،رفع چسبندگی ها، کاهش درد، جلوگیری از آتروفی شدن سریع عضلات و... استفاده می شود.
در بخش مکانوتراپی که به عنوان بخش ورزش درمانی نیز گفته می شود از وسایل مختلـف مثـل فنـر، کیسـه شـن، وزنـه، دوچـرخـه ثـابـت، صفحـه نقـالـه، قـرقره و نخ در وضعیتهای مختلف و ... جهت افزایش قدرت عضلات، افزایش توانایی، افزایش محدودهِ حرکت مفاصل، افزایش و هماهنگی بیشتر اندام ها و عضلات درحین حرکت، افزایش کارایی عملکرد قلب و ریه و ... استفاده می شود .
دستگـاه های مورد استفاده در الکتروتراپی با هدف کاهش درد، کاهش اسپاسم، کاهش چسبندگی، بازآموزی و تقویت عضلات بیماران به صورت زیر تقسیم بندی میشود :
1-دستگـاه تحـریـک الکتـریکـی: کـه از ایـن دستگـاه جهـت بازآموزی حرکت به عضلات، کاهش حس درد توسط روش های مختلف، کمک به افزایش حرکت عضله، کمک به افزایش دامنهِ حرکت مفصل با ایجاد انقباض در عضله استفاده می شود.
2-اشعه مادون قرمز: اشعه مادون قرمز جریانی با طول موج 1000 تا 40000 آنگسترم است که وقتی با بدن برخورد می کند به گرما تبدیل شده و باعث افزایش جریان خون در نقطه درمان میشود و در نتیجه باعث بهبود تغذیه و دور شدن مواد زایدی که به علت سیکل درد ایجاد شده اند می شود. از این وسیله جهت افزایش دمای سطحی بدن، افزایش گردش خون، دفع بهتر مواد زائد تجمع یافته،کاهش درد و ... استفاده می شود.
3-استفاده از کیسه داغ: کیسه مخصوصی است که دارای گرمای مرطوب بوده و ضمن گرم کردن ناحیه مورد درمان با خاصیت افزایش گردش خون در ناحیه درمان کاربردهای زیر را دارد.
موارد کاربرد : 1- کاهش اسپاسـم، 2- کاهــش درد، 3- کاهشچسبندگی، 4- کاهش سفتی بافت نرم، 5- افزایش دامنه حرکتی، 6- کاهش گرفتگی عضله، 7- آمادهسازی بیماربرای انجامحرکاتورزشی و تکنیک های درمانی.
4-استفاده از امواج مافوق صوت: اشعه مافوق صوت با فرکانس بیش از 20000 هرتز و شدت 5/0 تا 3 ولت بر سانتیمتر با عمق نفوذ حدود 5 سانتیمتر که با ایجاد گرمای عمقی در بدن باعث افزایش گردش خون و نفوذ پذیری غشاء سلولی و نیز تخلیه منطقه درمان از مواد دردزا میشود.
موارد کاربرد
1- از بین بردن چسبندگـی، 2- کاهش التهاب، 3- کاهش اسپاسم عضلانی، 4- کاهش درد و ...، 5- آزادسازی بافتاز مواد دردزا، 6 - افزایشدامنهحرکتی.
5-استفاده از امواج دیاترمی: از انواع امواج کوتاه رادیویی است که طول موج SWDمورد استفاده در فیزیوتراپی 11متر و فرکانس آن 27/12مگاسیکل است. طول موج MWDمورد استفاده در فیزیوتراپی 12 متر و فرکانس آن 2450 مگاسیکل است که باعث ایجاد گرمای عمیقی در ناحیه درمان می شود.
موارد کاربرد
1- کاهش اسپاسم، 2- کاهش درد، 3- افزایش دامنه حرکتی
6-استفاده از جریان گالوانیک: در عضلاتی که به علت قطع عصب یا ضایعه عصبی قادر به انقباض نیستند، زمان تحریک بالایی لازم است تا جریان به همه فیبر های عضله برسد و باعث انقباض آن عضله شود و جریان گالوانیک با شدت 5/0 تا 5/2 میلی آمپر، ولتاژ کمتر از 100 ولت، زمان تحریک 100، 300، 1000، 3000 میلی ثانیه را انتخاب کرده و باعث انقباض عضله می شوند.
موارد کاربرد 1- ضایعات نخاعی، 2- قطع عصب، 3- نروپاتی های شدید
7-استفاده از جریان فارادیک: جریانی با زمان تحریک کوتاه است یعنی با زمان تحریک 1/0، 3/0، 1 و 3 میلیثانیه و در مواردی که عصب سالم بوده ولی عضله توانایی لازم برای انقباض را ندارد به کار می رود.
موارد کاربرد
1- سکته مغزی، 2- بیماران ناتوان، 3- بعد از تاندون ترانسفر، 4- سالمندان ناتوان، 5- نروپاتی های خفیف و میوپاتی ها.
8-استفاده از جریان های پر فرکانس: در این جریان از تداخل دو جریان پرفرکانس، یک جریان مدوله شده کم فرکانس ایجاد می شود که امواج 2000 هرتز آن جهت تقویت عضلات عمقی و امواج 4000 هرتز جهت کاهش درد و اسپاسم استفاده میشود.
مراقبتهای پرستاری در MI
تشخیص های پرستاری:
درد در قفسه سینه (Chest Discomfort) (Chest pain) :
مربوط به عدم تعادل بین عرضه و تقاضای اکسیژن میوکارد
تعادل کسر = وقتی این کسر ایده آل است که Supply را بالاتر ببریم و Demand را کاهش دهیم که افزایش عرضه را با دادن TNG زیرزبانی و (IV) TNG و گشاد کردن عروق کرونر برقرار می کنیم و میزان تقاضا را با دادن استراحت و کاهش عملکرد قلب ایجاد می کنیم.
علائم و نشانه ها:
بیان احساس درونی بیمار از ناراحتی به صورت احساس خفگی، له شدگی، فشرده شدن، فرو رفتن خنجر در قفسه سینه و ... این درد و ناراحتی ممکن است به صورت متمرکز باشد یا از پشت استرنوم به نواحی گردن، فک تحتانی، پشت و بازوها انتشار یابد. تظاهرات دیگر این ناراحتی عبارتند از: افزایش ضربان قلب، تنفس، فشار خون و پوست سرد و مرطوب.
1- تشخیص به موقع و هرچه سریعتر درد، تغییرات ECG و پاسخهای همودینامیکی
2- کاهش یا بر طرف کردن درد
اقدامات پرستاری باید در این جهت باشد که بتواند تعادل بین عرضه و تقاضای اکسیژن میوکارد ایجاد نماید. به عبارت دیگر در اینجا نیاز است که کمک شود تا عرضه اکسیژن افزایش یابد و تقاضای میوکارد به آن کاهش یابد تا به حد تعادل برسد و این ناراحتی کاهش و در نهایت از بین برود.
1- مداخلات در رابطه با هدف اول (تشخیص درد) :
- آموزش به بیمار در رابطه با گزارش وضعیت احساس درونی خود که شامل:
اطلاعات: بروز درد از نظر عامل بروز دهنده آیا در حالت استراحت و یا فعالیت بوده که آن ناراحتی بروز کرده، ناحیه شروع درد، نواحی انتشار آن، طول مدت درد، کیفیت درد، عوامل کاهنده و یا افزاینده درد، میزان درد بر اساس مقیاس (Scale) اندازه گیری درد (0-10) درجه .
بررسی سایر علائم: تهوع، استفراغ، تعریق، تاکیکاردی، تاکی پنه، افزایش یا کاهش فشار خون – درجه حرارت بدن تغییرات پوستی – ECG، لازم به ذکر است که بیمار مشکوک به MI بلافاصله باید تحت مونیتورینگ مداوم قلبی قرار گیرد و همچنین ECG 12لید گرفته شود تا تغییرات غیر طبیعی مخصوصاً آریتمی ها و علائم ایسکمیک در آن بررسی شود. انجام آزمایشهای خون به منظور بررسی تغییرات در آنزیمهای SGOt.LDH.CK و همچنین سایر آزمایشها مثل Hb، Hct، Bs، pt، ptt، CBC، کلسترول، تری گلیسیرید، Na، k، cr، Bun، uric acid و آزمایشهای مورد نیاز دیگر بر حسب نظر پزشک معالج انجام شود.
2- مداخلات در رابطه با هدف دوم (مقابله با درد):
- قرار دادن بیمار در وضعیت استراحت مطلق به منظور کاهش تقاضای اکسیژن میوکارد.
- قرار دادن سر تخت در زاویه 30 – 20 درجه.
- بکار بردن داروهای تجویز شده مثل اکسیژن، مورفین، نیتروگلیسیرین و سایر داروها.
- بر قراری ارتباط دوستانه با بیمار، ایجاد اطمینان خاطر و تشویق بیمار به ذکر خداوند به منظور آرامش قلبی او.
3- مداخلات در رابطه با هدف سوم (پیشگیری از درد):
- فراهم کردن غذای سهل الهضم و با حجم کم.
- پرهیز از خوردن غذاها و نوشیدنیهای حاوی کافئین.
- فراهم کردن یک محیط استراحت مناسب و جو روحی آرام و بدور از استرس و اندوه.
- کمک به بیمار در انجام فعالیتهای روزانه.
- آموزش به بیمار برای تمرینات تنفسی در هوای پاک.
- آموزش به بیمار برای مقابله با یبوست بوسیله مواد غذایی ملین، تحرک بیشتر و یا در صورت نیاز استفاده از ملینهای دارویی.
- آموزش به بیمار در رابطه با عوامل مستعد کننده و بروز دهنده درد.
- آموزش به بیمار در رابطه با بکار بردن روشهای عملی و رلاکسیشن (شلی عضلات).